Som una Fundació que exercim el periodisme en obert, sense murs de pagament. Però no ho podem fer sols, com expliquem en aquest editorial.
Clica aquí i ajuda'ns!
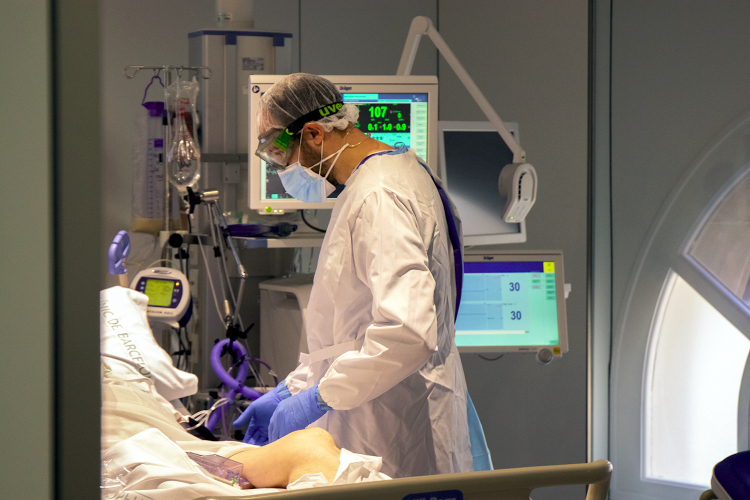
Cables, drenatges, sistemes de monitoratge i respiració assistida… i el soroll incessant dels monitors en funcionament: ‘Pip, pip, pip’. Els professionals sanitaris no paren ni un moment, en un escenari altament tecnificat. És la zona zero de la pandèmia, la primera línia en el combat per superar les situacions més crítiques enfront del coronavirus. Equipats amb l’EPI, guants, doble mascareta i ulleres, entren als boxes a vigilar que els pacients, moltes vegades intubats i amb respiració assistida, estiguin estables i no hi hagi cap complicació.
Així és una UCI, on es troben els pacients més greus i els que requereixen una major atenció. En aquest cas, ens trobem dins una de les UCI de l’Hospital Clínic i, concretament, la primera que va començar a rebre pacients de Covid-19, en ser la referent en el tractament de malalties altament infeccioses. Aquest hospital, un dels principals de l’Estat espanyol, té sis unitats de cures intensives, distribuïdes en diferents àrees o instituts (de malalties infeccioses, cardiològica, hepàtica…) que sumen un total de 50 llits. Això en condicions normals, ja que durant el punt àlgid de la pandèmia es van haver de duplicar els llits d’UCI, que es van estendre en quiròfans i sales diverses de l’hospital habilitades per acollir pacients crítics. Actualment hi ha una trentena de pacients de Covid a l’UCI del Clínic, però en el moment més crític de la pandèmia, durant la primera onada, van arribar a haver-hi més de 100.
Com la resta d’hospitals, el Clínic va haver de transformar-se de cap a peus per atendre el gran nombre de pacients que anaven arribant cada dia. En aquell moment pràcticament tot el que no era Covid es va paralitzar. «Hi va haver una paràlisi no només de la societat, sinó també als hospitals. Tot el que no eren procediments i operacions urgents es va parar», explica el Dr. Pedro Castro, responsable de l’àrea de vigilància intensiva de l’Hospital Clínic. A més, personal d’especialitats molt diferents es va haver de reciclar i bolcar en l’assistència de pacients Covid. En aquesta segona onada, però, l’hospital està mantenint la seva activitat habitual en més d’un 90%. Tanmateix, la situació segueix sent tensa. «Tenim molts menys malalts, però la situació segueix sent complicada, perquè l’hospital ha de conviure amb pacients Covid i pacients no Covid», assenyala Castro. I això sempre amb la preocupació del que pugui venir més endavant.

En aquesta segona onada hi ha menys pacients que arriben a l’UCI, però els que hi arriben es troben igual de greus. «La sensació és que com els hospitals no estan tan saturats i, gràcies a la fantàstica feina que està fent l’atenció primària, els malalts, quan es comencen a deteriorar, poden arribar abans a l’hospital, fet que permet que arribin menys a l’UCI o que hi arribin abans», explica al cap de la unitat. L’atenció precoç dels pacients, sumat a una major detecció de casos, fa també que s’hagi reduït l’estada mitjana dels pacients respecte de la primera onada, especialment a les plantes d’hospitalització convencional. A més, l’edat mitjana dels pacients, en comparació amb la primera onada, ha baixat ja que, com que no està confinada la població, hi ha més mobilitat per part de la població en edat laboral, mentre que la gent gran roman a casa. Pel que fa a la mortalitat dels pacients, el Dr. Castro explica que s’ha reduït lleugerament. «A la primera onada la mortalitat per Covid a l’UCI se situava al voltant del 20% mentre que ara, gràcies a aquesta atenció més precoç, ha disminuït», apunta. Tot i això, remarca que falten estudis i encara és molt aviat per poder fer una anàlisi amb retrospectiva.
Una cosa que sí que tenen en comú la primera i la segona onada de la pandèmia és l’absència de les famílies a l’hospital. Les visites estan restringides i només es permeten en casos de final de la vida. Quan el pacient es troba estable s’intenta sempre que pugui fer videotrucades amb els seus familiars. «Quan parlem amb les famílies per telèfon, que ho fem diàriament per explicar-los-hi com està el pacient, els és molt més difícil fer-se a la idea de com està sense veure’l, però ara per ara és el millor que podem fer. Permetre les visites suposaria una situació de risc pels familiars, els pacients, els professionals sanitaris i el conjunt de la població», argumenta el cap de l’àrea de vigilància intensiva.
Fotogaleria: L’UCI de l’Hospital Clínic des de dins | Pol Rius
Més preparats i amb més recursos
«Al principi de la pandèmia no sabíem ben bé fins on arribava la malaltia ni a què ens enfrontàvem. Va venir tot de cop. La Covid-19 era una mena de calaix de sastre on anaven apareixent símptomes i ho havies de manejar tot una mica sobre la marxa i com podies», explica la Marta Zarco, fisioterapeuta de l’UCI. Ara, diu, hi ha més coneixement sobre la malaltia i això permet proporcionar un millor tractament als pacients. «Ara sabem quines cartes juguem, estem més ben protegits i cada setmana ens fan proves de detecció del virus a l’hospital», assenyala.
També hi ha hagut avenços, tot i que tímids, respecte als tractaments utilitzats per pal·liar els efectes de la malaltia. «Els tractaments que es feien servir a la primera onada són semblants als que es fan servir en la segona. El que passa és que ara tenim evidències dels que funcionen i, sobretot, el que hem fet és eliminar aquells que no funcionen», explica Castro.
Malgrat les incerteses que encara hi ha respecte a la malaltia, els professionals diuen sentir-se molt més preparats que durant la primera onada. I l’UCI també ho està, ja que s’ha suplert la falta de respiradors que hi havia al principi de la pandèmia. «Va arribar un punt en què hi havia un dèficit d’equipament, perquè el nombre de pacients que necessitava respiradors era molt elevat. Vam fer una crida a recuperar ventiladors antics, que ja no s’utilitzaven, i en vam aconseguir tornar a posar en funcionament una quinzena», explica Antonio Plazas, enginyer que treballa per l’empresa Dräger, que subministra a l’hospital els respiradors i altres equipaments mèdics. Es tracta del mecànic de l’UCI: ell posa en funcionament els aparells i se n’encarrega del seu manteniment, tant en l’àmbit preventiu com reactiu, si es produeix algun error.
Plazas explica que va viure la primera onada de manera frenètica. «Era una situació completament nova, calia obrir més llits d’UCI on fos. Jo arribava a l’hospital i havia de treballar a contrarellotge per anar posant en marxa els equipaments al més ràpidament possible. Havíem d’estar al 150%», explica. Tot i això, considera que la part més dura de la pandèmia se l’emporten aquells professionals que estan en contacte directe amb el pacient.

Els sanitaris, esgotats i absorbits per la pandèmia
Els professionals sanitaris treballen amb el desgast d’una pandèmia que va arribar de cop i que no cessa. Estrès, pressió i molta incertesa. Són algunes de les emocions i sensacions que sentien els treballadors a primera línia contra al coronavirus durant la primera onada.
«Sentíem que els recursos i la capacitat de l’hospital estaven al límit, i això era molt angoixant», explica Manuela León, infermera de l’UCI. Tanmateix, diu haver-se sentit privilegiada, ja que en aquesta unitat els professionals estaven molt preparats per atendre aquesta mena de malalties infeccioses. Apunta, però, que emocionalment va ser molt dur, especialment per la por a infectar-se i contagiar a la família.
La desconnexió, a més, era impossible. «Els meus amics em preguntaven sempre com anaven les coses a l’hospital. Jo sortia d’una jornada duríssima i només volia desconnectar. Però no podia. En els trenta anys que fa que soc infermera mai havia tingut tanta dificultat per desconnectar, fins al punt que no podia ni llegir ni mirar una pel·lícula», explica la infermera. En la mateixa línia s’expressa Castro, qui diu que quan surts del lloc de treball tampoc tornes a la normalitat. «Abans, si tenies un mal dia, t’airejaves i intentaves descarregar les tensions. Però ara tot està impregnat de la pandèmia i això fa molt difícil que puguis desconnectar», diu.

La sensació és, ara, d’esgotament. «Estem farts i cansats. De normal ja treballem sempre al límit. Mai veuràs que sobrin infermeres en un hospital, però amb la pandèmia això s’ha intensificat molt. Ens esforcem per donar la millor atenció, però això requereix recursos», diu la Manuela. En aquest sentit, considera que les decisions polítiques que s’han pres no han estat a l’altura de les circumstàncies i que es desvia el tema respecte de què realment és necessari: més recursos per al sistema sanitari.
Manuela critica també l’actitud «inconscient» de moltes persones. «M’agradaria que la gent sabés els autèntics drames que hi ha dins l’hospital i tot el que hem viscut, i estem vivint. Si la societat no es comporta i els polítics tampoc, jo he de solucionar el que els altres no fan i pagar-ho amb la meva salut?», qüestiona. Apunta, a més, que la feina de les infermeres està molt invisibilitzada.
Recuperar-se després de l’UCI
El que més encoratja als professionals és veure que els pacients milloren. «Quan als pacients es recuperen i els hi donem l’alta és una autèntica injecció d’energia», diu la Manuela. Recuperar-se després de passar per l’UCI, però, no és un procés fàcil ni ràpid. «Quan un pacient viu una llarga estada a l’UCI sol ser perquè ha estat molt de temps intubat i ventilat. El fet d’estar immòbil durant molt de temps implica atrofia i debilitat muscular, que costen molt de recuperar», afirma Castro.
En aquest sentit, la fisioteràpia té una funció molt important a l’UCI. «Quan rebo els pacients la majoria estan intubats i sedats i, bàsicament, ens centrem en una mobilització precoç, per evitar rigideses articulars, limitacions de la mobilitat i, sobretot, intentar evitar ulceres per pressió», explica la fisioterapeuta Marta Zarco. «Quan comencen a estar una mica més desperts fem un treball actiu per recuperar la mobilitat i, a més, des del minut zero treballem per augmentar al volum pulmonar dels pacients. La majoria de pacients d’aquesta segona onada es troben en edat laboral, de manera que intentem que quedin el mínim de seqüeles físiques possibles», remarca.

A les conseqüències que té de per si passar moltes setmanes a l’UCI se sumen les seqüeles que provoca la Covid-19. «El coronavirus deixa molts dolors musculars i una forta limitació en l’àmbit pulmonar. Requereix una rehabilitació llarga», puntualitza Zarco. Veu molts pacients a l’UCI i després, quan es recuperen, a la planta d’hospitalització, de manera que els fa un seguiment més complet. «És molt agraït veure com els pacients van millorant, aconseguim retirar-los-hi tota la medicació, que respirin per ells mateixos i que vagin guanyant mobilitat fins a recuperar la funcionalitat i el màxim d’autonomia possible», conclou.